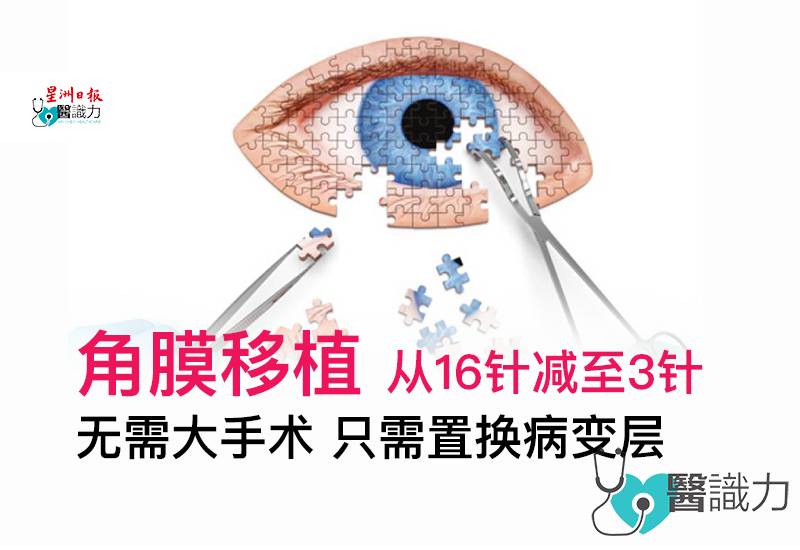
角膜移植 从16针减至3针 无需大手术 只需置换病变层
医句话:
传统角膜移植需要将5层角膜组织全部置换,但是并非所有角膜病变累及全层。随着医学的进步,患者如今可根据病情需要,只置换病变部位,保留其他健康角膜组织,从而减少术后并发症和排斥率。
“角膜是眼球最前方,像玻璃一样清澈透明的膜。若眼睛是一部相机,角膜便是有着聚焦功能的镜头,让人们能够看见清楚的影像。当角膜受到感染、外伤或病变变得浑浊时,会造成视力不良甚至失明,而角膜移植便可协助重建视力。
角膜由5层结构组成,分别是上皮层(epithelium)、鲍曼氏膜/前弹力层(Bowman's layer)、基质层(stroma)、德斯密氏膜/后弹力层(Descemet's membrane)以及内皮层(endothelium)。当中基质层占了角膜厚度约90%,而前弹力层与后弹力层皆是是无细胞(acellular)的薄膜。
传统的角膜移植为‘穿透性角膜移植术(Penetrating Keratoplasty, PK)’,意即将全5层角膜组织替换,而术后可能造成高度散光或是较高的排斥率。由于并非每种角膜病变累及全层,随着医学的进步,大约10至20年前出现了‘层状角膜移植’,患者可根据病情需要,仅更换病变部位的角膜。
内皮层排斥反应居多
对于角膜内皮细胞健康,而角膜上皮层或基质层部位病变的患者,譬如圆锥角膜或是感染后造成的角膜疤痕,适合接受‘前角膜深层移植术(Deep Anterior Lamellar Keratoplasty, DALK)’,置换90%的基质层,留下底层组织作为移植床。
若是病变局限在内皮层,譬如角膜内皮失养症所导致,则可选择‘后弹力层剥离自动化角膜内皮移植术(Descemet’s Stripping Automated Endothelial Keratoplasty,DSAEK)’或后弹力层角膜内皮移植术(Descemet’s Membrane Endothelial Keratoplasty,DMEK),以捐赠者的内皮层取代,保留自身大部分健康正常的角膜组织。
PK迄今已有百年以上历史,手术技术成熟,移植成功率在90%,虽然排斥风险较低,仍存在一定几率。这需视患者角膜组织的基本病理,反应程度轻重不同,排斥反应发生率约在5%,有时可达50%,其中以内皮性排斥反应居多。
角膜移植的排斥若发生在表皮层或基质层,仍属可控制范围;若发生在内皮层可能会令角膜肿起,产生不良影响,损害较大。DALK最大限度保留内皮层这排斥最容易发生的部位,降低了移植排斥而导致失败的几率。
PK DALK DSAEK三分天下
由于PK完全用使用供体的角膜组织替代,破坏了眼球的完整性,供体角膜与受体本身的眼球细胞存有空隙,未必能百分之百贴合。一旦意外遭遇外力,可能会造成角膜瓣裂开,甚至失明等严重后果。DALK仅替换了角膜前部分,保留了自身的内皮层,相当于仍留有一层作‘保护’,相较之下保持了较好的角膜结构完整性。
此外,接受DALK的患者恢复时间也短于PK。移植后的拆线时机视角膜愈合情况而定,一般进行PK的患者需至少1年,而DALK通常在术后9个月便可拆线。
至于术后视力恢复程度需视患者病因,PK或DALK治疗效果不相伯仲,费用也相近。因此若患者角膜内皮细胞仍健康,一般会建议选择DALK,而这也是手术的先决条件。
虽然如此,PK仍有不可被取代之处,一旦发现患者角膜疤痕太深或内皮层太薄,医生可在进行DALK中转为PK,所以我们会在术前告知患者,DALK作为理想手术方案,若有任何突发状况,医生可临时更换手术方案。
目前进行角膜移植的患者,PK、DALK和DSAEK各占三分之一。至于何者为最佳方案,仍须医生判断并与患者讨论后决定。

眼科兼角膜专科顾问
DMEK难度高惟恢復快
目前在临床上针对角膜内皮细胞层移植有两种技术,分别是DSAEK及DMEK,前者在移植时仍会带有供体的一些基质层;后者仅移植后弹力层和内皮层。
简单地说,DSAEK移植部分比DMEK略厚,所以会带有一些硬度(rigidity);DMEK需要处理组织较薄,植入时容易翻卷或浮起,可能会令组织损坏,需要更精确的技术,术中并发症风险也高一些。
因此,通常提供DMEK的医院本身也拥有眼库。虽然操作难度较高,但成功移植后患者的视力恢复更快。
至于我则倾向于安全性较好及容易操作的DSAEK,尽可能降低移植失败率,以免患者需要额外的角膜供体。
缝太多针加剧术后散光
DSAEK经由小伤口移植进入患者眼内,再注射空气支撑在角膜后方,因此患者术后需躺平至少24小时或48小时,通常在两个月后便能拆线。
角膜移植需要在眼睛上缝针,无论是PK或DALK都无可避免,一般需要16针或是360°的连续缝线,而术后散光问题与此有关。由于角膜弧度不再是完美的球面,光线进入眼睛后便无法聚焦在一个点上。
由于DSAEK伤口小,一般只需缝2至3针,更保留了较完整的眼球结构,因此减少了角膜散光或风险造成的并发症,视力恢复也更快。日后因意外撞击导致角膜瓣破裂的可能性较小。
研究也指出,DSAEK出现移植排斥的几率比PK更低,因此若病情允许,我会建议患者选择DSAEK为首要治疗方案,保留自身90%正常的角膜组织。
角膜不含血管 移植排斥率低
角膜本身不含血管或淋巴,属于免疫赦免(immune privilege)部位,无需血液配型,移植后排斥反应较低,所以手术总体成功率很高(逾90%)。
不过,无论是PK、DALK还是DSAEK都有手术风险,譬如有角膜新生血管(Corneal Neovascularization ,CNV)的患者,可能出现移植排斥风险。当新生血管长入角膜,那么许多免疫细胞便能出现在角膜,诱发排斥反应。
此外,潜在疾病的复发也会令角膜再次损坏,譬如疱疹病毒(herpes virus)或角膜失养症(corneal dystrophy)可能导致角膜病变。
有些患者在接受角膜移植后,视力改善相当良好,有些则不尽理想,医生并不能给予百分百之保证,不过会尽可能做好术前沟通,而患者在术后也需遵照医嘱悉心照护,定期复诊。”
角膜移植2问:分层移植 1角膜可供2人用?
问1:DALK和DSAEK分别所需的是角膜不同部位,是否意味一个角膜可以供两人使用?
答:理论上是可以,实际却很难。进行DALK时所购买的角膜组织是完整的,以防万一在手术过程中需要转换为PK,所以需要保留完好组织;至于DSAEK或DMEK则有这个可能,因通常美国都会将需要的角膜组织切好寄来,因此前部分组织可做其他用途。
问2:“大气泡层状切割法(big bubble technique)”如何分离患者的角膜?
答: 这项技术主要针对角膜前面部分的病变(DALK),分离方式包括手动切割、“大气泡层状切割法”或二者结合。“大气泡层状切割法”利用针头深入病患角膜深层部位,注入空气气泡,令角膜基质与后弹力层完整分离。不过其操作难度与穿孔率(perforation rate)较高,有时切面并不完美平滑,我尽量以手动方式进行。除非患者疤痕较深,需要将基质层全部切割,才会采用此技术。
**温馨提醒:文章与广告内提及产品、服务及个案仅供参考,不能作为看诊依据,须以医生的意见为主。











评论