“植钉”助引流降眼压 微创治疗青光眼又快又稳
医句话:
青光眼就像“视力的小偷”,会在无声无息中悄悄把视力夺走。疾病早期毫无症状,继而视野从周边开始逐渐缩小,而并非从中央开始,让人毫不察觉。就像小偷潜入家中,没有马上偷走贵重物品,而是先从角落的小东西下手,等到察觉时,可能整间屋子早已被洗劫一空。
“青光眼是一种会损害视力的眼疾,诊断必须符合2个条件:视神经受损,以及出现视野缺损,才可称为青光眼。
视神经的功能是将眼睛收到的影像讯息传送到大脑,让我们能‘看见’。我常跟患者比喻,视神经就像电线,而眼睛就像灯泡,如果电线坏了,灯泡就不会亮。同样地,如果视神经受损,眼睛也就看不到了,可见视神经在视觉中的重要性。
房水排不出 视野渐缩小
那青光眼是如何发生的呢?眼睛会产生一种叫作‘房水’的液体,在正常的情况下,房水会经过瞳孔流到眼睛前方,再从房角的小樑网排出(图1)。但若房水无法顺利排出,眼压便会升高。高眼压会压迫视神经,直接导致视神经逐渐受损,或影响视神经的血液循环,而逐渐形成青光眼。
那房水又为何会排不出去呢?这就视乎青光眼的类型了。青光眼可根据不同标准分类,若以简单的方式来区分,主要有开角型与闭角型2种,其中以开角型最为常见。
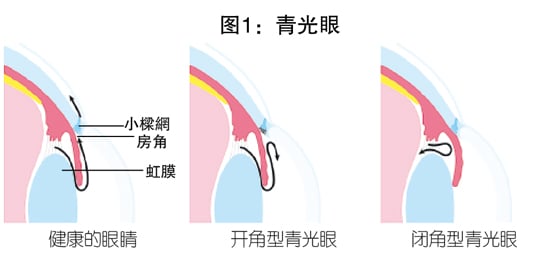
在开角型青光眼中,房角是开放的,但房水仍难以排出,问题多半出在小樑网(图1)。小樑网会随着年龄增长而出现细胞退化、阻塞或发炎,导致排水功能逐渐下降。
而闭角型青光眼则是房角被阻塞,导致房水难排出(图1)。这类情况常与白内障有关。眼内的晶状体(俗称眼膜)就像树干,会随着年龄逐渐变大、增厚,将前方的虹膜往前推挤,使房角变得狭窄。
闭角型青光眼又可分为慢性与急性。在慢性闭角型青光眼中,房角在一段时间内慢慢关闭,使眼压逐渐升高。患者可能出现头痛,但许多人以为只是偏头痛,不以为然。
急性闭角型 误为高血压发作
急性闭角型青光眼则是指房角突然完全关闭,导致眼压迅速升高。这种情况常在夜晚或光线昏暗时发生,因为瞳孔放大,虹膜往房角推挤,更容易造成堵塞。患者会出现突发性的剧烈头痛、视力模糊、恶心,血压升高等症状,有时还会被误以为是高血压发作。
然而,大多数青光眼,特别是开角型青光眼,早期毫无症状。青光眼常被形容为‘视力的小偷’,它会造成隧道视觉,也就是视野从周边开始慢慢缩小,而并非从中央开始,这样的变化让患者丝毫不觉。
待患者终于察觉时,可能已出现视力异常,例如无法察觉旁边经过的人或物、走路时常踢到东西、下楼梯需要低头看路,开车时也常莫名其妙撞到旁边的摩托车,让人纳闷为什么自己总是出交通意外。到了后期,即使是在大白天,看东西也会像在黄昏一样,感觉昏暗模糊。而当这些症状出现时,往往已经是青光眼的晚期。最终,青光眼可能会导致完全失明。
夜服降压药 小心视神经供血不足
刚才提到,青光眼是因眼内的房水无法顺利排出,导致眼压升高,继而损坏视神经。那是不是高眼压就一定会得青光眼呢?其实不然。若高眼压并无造成视神经受损,便不算是患上青光眼,此时只需要定期观察。
相反地,在少数情况下,即使眼压正常,也可能患上青光眼。这通常与视神经的血液循环不足有关,进而导致神经受损。这类情况常见于晚上服用降血压药的高血压患者。由于多数人白天血压较高,因此降血压药通常建议在白天服用;若改在晚上服用,可能导致夜间血压过低,让视神经供血不足。
脑瘤也可能是元凶
此外,有时候脑部肿瘤也可能压迫视神经,出现与青光眼相似的症状,让人难以辨识。曾有患者原本被诊断为青光眼,进一步检查后才发现患的是垂体瘤。脑肿瘤一般不会引起眼压升高,而且可能只影响单侧眼睛,医生需特别注意,及时作出鉴别诊断。
高危群应定期眼检
为了提防这个‘视力的小偷’,人们应意识到自己是否属于高风险群,而高风险群者更应提高警觉,并定期接受眼科检查。
根据国际指引,对于非高风险群,40岁以下者建议每5至10年检查一次;高风险群中,40岁以下者建议每2至5年检查,40岁以上者每1至3年一次,65岁以上则建议每年检查一次。
青光眼的风险因子包括家族遗传。若直系亲属(如父母)曾患青光眼,即使年纪不大,也应进行眼科检查。此外,年长者、高度近视(600度以上)或远视(100至300度)的人,也属于青光眼的高风险族群。糖尿病与高血压会影响视神经的供血状况,同样可能增加罹患青光眼的风险。
华裔女性风险高 白内障恶化诱急性发作
华人及女性因眼球较短,患上闭角型青光眼的风险较高。随着年龄增长,白内障的恶化可能进一步增加风险,甚至引发急性闭角型青光眼。
我曾遇到一位患者,单侧眼睛视力模糊,患者以为只是白内障,延误了治疗,最后才发现合并了青光眼,且病情已相当严重,即使接受手术,视力也无法完全挽回。
部分开角型青光眼可能由特定因素引发,例如长期服用类固醇药物、眼部创伤、葡萄膜炎等。
裂隙灯观察视神经
青光眼可以透过眼压测试、眼底检查、视野检查(visual field test)等方式诊断。
眼压测试是利用眼压计进行检查,此外,医生也会使用裂隙灯(slit lamp)观察眼底的视神经状况,判断是否健康。若发现视神经可能出现异常,便会进一步检查,并拍摄眼底图像。
透过眼底图,可以观察视神经的厚度与分布。一般上,若多个区域的神经厚度都非常低,可能表示青光眼已达严重程度。然而,高度近视者本身视神经较薄,可能导致误判,因此仍需综合裂隙灯检查及视野检查结果进行评估。
眼底异常 宜做视野检查
若眼底检查显示眼部结构异常,也可能意味着视觉功能受影响,此时建议进一步进行视野检查。
检查时,患者需注视机器中央的一点,机器会在不同的视野位置闪现光点,每当看到光点时,患者便按下按钮。完成后系统会产生视野图,显示患者的视野范围。若图中显示视野明显缩小,则极有可能罹患青光眼。

眼科、白内障与屈光外科顾问
眼药水降压 减神经受压
青光眼治疗一般会先从眼药水开始。目前,青光眼眼药水主要分为5种成分。这些药物的作用是把眼压降低,减少神经受压,同时促进更多血液流向视神经。不过遗憾的是,目前仍未有有效方法阻止神经线的退化。
此外,眼药水需要长期使用,且各有不同的副作用。这些药水的成分不适宜与人体皮肤接触,只能滴进眼睛里,若不小心碰到眼皮,可能会引起过敏反应。长期使用可能导致睫毛变长,这可能不是坏事,但也可能让眼睛周边变黑,眼皮的脂肪组织减少甚至萎缩,导致眼窝凹陷。
口服药副作用多 仅短暂使用
除了眼药水,另一种治疗方式是服用口服药物,但同样只能将眼压降低,且因副作用较多,一般只适合短期使用,通常是几天至几周。
若患者对青光眼药物出现敏感反应,无法继续使用,或是使用后效果不佳,眼压仍持续偏高、视神经仍在退化,这些情况下,就可能需要考虑手术治疗。
小樑切除术纤维化 新通道恐受阻
开角型青光眼与闭角型青光眼由于病因不同,在手术治疗的策略上也有所差异。开角型青光眼的传统手术方式为小樑切除术(trabeculectomy),透过建立新的通道,让房水能流出眼外,从而达到降低眼压的目的。
不过,并非所有患者都适合接受小樑切除术,而且术后伤口有可能发生纤维化(fibrosis)或产生疤痕,导致新建的排水通道受损。这种情况下,可能需要考虑另一种方式,即使用引流装置:在眼睛周边放置一根细管,把房水引流到眼外。
微创风险低 适合早期患者
传统的小樑切除术属于较具侵入性的手术,风险也相对高。随着科技进步,微创青光眼手术(Minimally Invasive Glaucoma Surgery,MIGS)逐渐被应用。
MIGS的方式是在小樑网中放入几个微型螺丝钉,帮助房水排出体外。这类手术的侵入性较低,并发症风险也较小,但相对地,降低眼压的效果有限,较适合早期、病情较轻的青光眼患者。
另外,开角型青光眼也可透过选择性激光小樑网成形术(Selective Laser Trabeculoplasty,SLT)治疗,刺激小樑网排出房水,达到降低眼压的效果。
闭角型多与白内障有关
如前所述,多数闭角型青光眼与白内障有关。因此,闭角型青光眼最主要的治疗方式,就是透过白内障手术将晶状体摘除,借此增加房角空间。手术后,眼压通常会随之下降,青光眼的病情也能受到控制。
另外,激光周边虹膜切开术(Laser Peripheral Iridotomy,LPI)也是常见的治疗方式。与开角型青光眼所使用的激光治疗不同,LPI是利用激光在虹膜上打出一个小孔,建立新的房水流通道,帮助眼内压力平衡。
在某些情况下,闭角型青光眼也会使用小樑切除术或引流装置进行治疗。不论是开角型还是闭角型青光眼,手术方式各有优缺点,最终选择仍取决于患者的个别病情与状况。
运动时视力模糊 或是某型青光眼
青光眼来得突然,可说是防不胜防。因此,高风险人士应定期接受眼科检查。任何眼科诊所,甚至部分眼镜店都有提供基本的眼科检查服务。
青光眼的典型症状之一是‘隧道视觉’,但因为人们一般是用双眼看东西,往往难以察觉异常。建议大家可以时常做一个简单的小测试:闭上一只眼,轮流比较双眼的视野范围,看看是否有差异,这样或许能提早发现视野变化。
此外,维持健康的生活习惯,包括均衡饮食、充足睡眠和适度运动,可以有效避免三高。不过,需注意的是,在某些特定的青光眼族群中,例如色素弥漫症候群(Pigment Dispersion Syndrome,PDS)患者,运动时眼压反而会上升。如果运动时发现视线变得模糊,就应该尽早检查。
做了手术也须定期复诊
确诊青光眼的患者必须定期用药,并且要定期复诊以追踪病情。即使用了药物或接受了手术,也不代表一劳永逸。一旦确诊青光眼,就意味着需要长期,甚至终身的治疗与观察。我曾遇过一位患者,在接受LPI手术后,几年未回去复诊追踪病情与控制眼压,等到再次就医时,病情已进展至晚期。
青光眼来得悄无声息,许多患者发现时已经太迟,失去的视力往往难以挽回。我经常看到一些长者患者对此感到无奈与后悔。因此,我希望大家能提高警觉:青光眼若能及早发现并接受治疗,是可以有效控制和延缓恶化的,尤其对高风险族群,更不能掉以轻心。”
【实体眼科医学论坛预告】
戴碧玉医生将会联同眼科高级顾问蔡凯隽医生、眼科顾问许旖旎医生及陈在丽医生,于5月17日(周六)下午2点,在八打灵再也星洲日报总社B2礼堂主讲“破解眼疾迷思;白内障青光眼,AI助攻变高清”。读者也可透过医识力脸书(www.facebook.com/easily.sinchew/)及医识力优管(https://www.youtube.com/@sinchewhealthcare9490)收看论坛直播。
**温馨提醒:文章与广告内提及产品、服务及个案仅供参考,不能作为看诊依据,须以医生的意见为主。









评论