皮肤屏障缺水 受刺激易感染 保湿做对 湿疹快退
医句话:
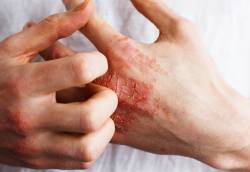
湿疹的症状一般是皮肤呈现红肿、瘙痒及干燥。最基本的治疗方法是抺药或服药。除了日常生活要照顾得宜,建议患者涂抺含高抗氧成分的润肤品,来加速修复皮肤;即便无症状,使用它也可预防发作。
“湿疹(eczema)是一种持续和继发性的皮疹,一般以红肿、瘙痒及发干为表面症状。我们可从内在(endogenous)与外在(exogenous)两个层面来区分湿疹的类型。
内在型湿疹,指的就是人体自身的某种因素,如潜在基因及免疫功能失调,而患上湿疹,而这类型的湿疹可以发生在任何一个年龄层。
内在Vs外在
成因就各个病况的不同,内在型湿疹亦被分为至少8种类型,即异位性皮肤炎(atopic dermatitis)、脂漏性皮肤炎(seborrheic dermatitis )、钱币状湿疹(nummular eczema)、汗疱湿疹(dyshidrotic eczema)、白色糠疹(pityriasis alba)、红皮症(erythroderma)、手部湿疹(hand eczema)及郁积性皮肤炎(stasis dermatitis)等。
内在类型的湿疹的成因比较‘抽象’,至今无法找到一个明确的解释;但是外在型湿疹的病因则可一目了然。
所谓外在型湿疹,顾名思义,意即受到外来物的刺激导致湿疹发作,最常见的就是接触性皮肤炎(contact dermatitis)。此皮肤炎就不同诱因主要可分为过敏性接触性皮肤炎(allergic contact dermatitis),占病例20%;刺激性接触性皮肤炎(irritant contact dermatitis)占80%;光照性皮肤炎(photodermatitis)。
因外在因素患上湿疹的例子很常见,我的病人中,就有为数不少的新手妈妈。她们在照顾初生婴儿时,因长期洗涤与浸泡下患上刺激性皮肤炎。
延迟性过敏反应 老了才发作
另一种情况是,个人体质各异,过敏原及过敏反应亦然,举例说,像建筑工人因碰触建筑材料导致湿疹发作。有者自年轻从事上述工作时并无任何皮肤问题,但当年纪渐长,皮肤老化而被湿疹缠上,我们称之为‘延迟性过敏反应’(delayed allergic reaction)。
在我们生活中,还有一些比较常见的例子,比如烘焙师傅经常碰水,或者对某种烘焙材料敏感,而患接触性皮肤炎;也有医护人员对乳胶手套敏感,像这些职业都有可能导致湿疹。
那么,我们要如何辨识湿疹的症状呢?其症状主要分为慢性或长期性(chronic)与急性(acute)两种情况。一个人若患长期性湿疹,其患处瘙痒、干硬与粗厚;至于急性湿疹的症状则有发炎、红肿、挠伤的伤痕,有时也伴有水泡;因抓挠时渗出带血的液体,持续抓挠会致使皮肤呈现粗厚;患处肤色呈较深或浅色。
每种类型的患处有些异同,我们以异位性皮肤炎为例,婴儿的患处多位于脸部、手肘、膝盖及其它区域,呈水泡状及渗出带血液体;在孩童,则多见于手肘与手腕的折弯处、膝盖及脚踝。如是急性湿疹,患处红肿;长期性湿疹,皮肤则会呈深色。
20%大马孩童患湿疹
根据2001年所进行的一项研究,在马来西亚,近20%6至14岁的孩童患有湿疹,发达国家也是20%。
一般公众认为,异位性皮肤炎的患者大多数是儿童,但这说法并不完全成立。根据研究,大多数的病症初始于3至6个月大的婴儿,约60%的婴儿于出生的第一年病发,90%的孩童则在5岁时患上湿疹;少数病患是到了成人时期才患上湿疹。
大部分患者的病情会随着年龄增长而‘消失’,不过我们不排除病症会以另一种形态复发的可能,大多为手部湿疹;另外,有10%至30%的患者在成长后仍受湿疹困扰。
上面的数据显示湿疹病发率高居不下,要深究其诱因,其实我们可将之归纳为几个原因。以异位性皮肤炎为例,其诱因包括感染,如葡萄球菌(staphylococcus)、单纯疱疹病毒(herpes simplex virus );气源性过敏原,如尘螨、花粉、宠物及霉菌;刺激性诱因,如肥皂、洗涤剂、消毒剂、化学物、羊毛衫等。
此外,天气亦是引起湿疹的原因之一,例如患者在炎热的天气流汗,往往会因受到汗水的刺激导致湿疹发作。
值得关注的是,民众一般上误以为湿疹患者必须在饮食上戒口,事实上,因情绪压力和食物敏感而发作的患者占非常少数。
卫生假说:愈干净更易中招
除了上面提及的几个诱因,常被讨论的‘卫生假说’也可被列为风险因素。意即你所处的环境越干净,就意味着将自己暴露于异位性皮肤炎的风险越高,原因是当一个人身处在干净的环境里,即是减少对细菌的‘接触’,身体对细菌的抵抗力也随之降低,那患湿疹的几率就会提高。
一个社会越进步,患异位性皮肤炎的几率就会越高,就如在城市出生长大的小孩,较易患上湿疹,而在乡区的小孩受到细菌感染的几率则比城市小孩高。
有些父母因孩子患有湿疹,特别照顾家中的卫生,但是湿疹问题仍没有获得改善。我认为,居家环境保持适度卫生即可,家长无需过度‘紧张’。

皮肤内科顾问
皮肤“砖墙”因坑洞失水分
当病人来看诊时,我们一般会以4个方面来诊断,即询问其病史,检查皮肤状态、患处的分布及相关临床表现,如哮喘等。
要怎么得知确诊结果,我们也有一套标准,比如病发史、年龄、瘙痒、急性湿疹、长期性湿疹等。
在经过一系列的问诊程序并得出结果后,我会拟定一些适合患者的治疗方法,在我解说治疗方案前,我们先厘清基本病发途径:人的皮肤屏障(skin barrier)就如砖墙,一面没有排列完好的砖墙,因坑洞而失去水分,这就如同结构上有缺陷的皮肤表层,容易流失水分,因此较易受到刺激、感染与产生过敏反应。
第二层免疫过动
而往下的第二层皮肤则是因免疫功能过度活跃而发病,在治疗时我们以药物抑制活跃度来改善病情。
上述提及的治疗方案,我分为药物治疗(pharmacology)及非药物治疗(non-pharmacology)。在药物治疗方面,我们有抺药及口服药两种方案。前者为外用皮质类固醇药物(topical corticosteroid),或适用于敏感型病人的外用钙调磷酸酶抑制剂(topical calcineurin inhibitor);如患者细菌感染,我会给他开抗生素抺药。要是药物无效,就会采用光疗来治疗,病人一周要进行2至3次的治疗,直至病情受控为止,此治疗方法多见于政府医院。
通通不行才服药
上面的治疗方案若都行不通,我们就会采用传统的口服药治疗方案,以抑制免疫系统,像是服用类固醇药物,不过长期服用类固醇会有副作用,所以药量得控制得当。
除了类固醇药物,我们还有其他可控制或改善病情的口服药物,如环孢素(cyclosporin)、硫唑嘌呤(azathioprine)、甲氨蝶呤(methotrexate)、巴瑞替尼(baricitinib)、杜匹鲁单抗(dupilumab)及乌帕替尼(upadacitinib)等。
另一边厢,在非药物处理方案中,我会从患者的生活上着手,包括建议一天洗澡两次、适度掌控时长与水温、使用性质温和或零泡沬且带有滋润性的肥皂,洗澡后用毛巾轻轻地拍干肌肤,再全身涂抺润肤产品,这些方法主要是让肌肤保有适当的‘湿度’。
润肤品可分为软膏状、乳液及乳霜状,病患可依据皮肤干燥程度选用适合自己的产品。我鼓励病人在日常生活中多使用润肤品,因为这有助于滋润皮肤而改善或控制病情。
抗氧化护肤品筑造保护层
在市面上售卖湿疹产品多数为涂抹式的润肤品,其卖点就是产品里含有一些添加物,这些添加物具有抗氧或消炎功能。
病人使用此类润肤品滋润皮肤,绝对是可行的。虽然它并没有医疗功效,但在改善及控制湿疹发作方面,扮演着非常重要的角色。
有研究显示,氧化会导致湿疹发作。那么要如何‘阻止’湿疹找上门呢?
病患可选择使用具有高抗氧化成分的润肤品,它属于一种处方式润肤品,患者须遵医嘱使用。患者可在抹药前后,将此润肤品涂抹全身,或仅涂抺于患处,它能在皮肤表层上形成一层保护层,隔离外在环境,并且修复皮肤。
值得一提的是,此类润肤品不含药物,即使是无症状的患者亦可在日常生活中使用,可达到预防湿疹发作的目的。
无法根治但可控制
湿疹是一种无法根治的疾病,但只要病人悉心照料,病情必能受控,并且降低复发的几率。
民众一般对湿疹抱有错误的观念与认知,认为‘不再发痒消肿即是痊愈’,有者因持着这样的心态,一旦其病情看起来已受控就停止用药,结果短时间内复发,周而复始,影响了生活。
我要强调的是,我们必须打从心底去认同与接受湿疹是一个长期性的皮肤疾病,它不能根治。然而,只要你听取医生的意见,遵守指示,病情不但可以被控制,复发率也会减少。
上NSR网查专科资格
因此,我要再次提醒面对湿疹问题的病人,一定要遵照医生的指示服药或擦药,包括药量、时长等。此外,平时对皮肤的照顾也不可忽视。即便是患处的红肿、发痒症状已逐渐地消失,但也请你一定要保持涂抹润肤产品的习惯,以减少湿疹发作的机会。
另外,生活上,我们常耳闻坊间的‘食物引致皮肤敏感’的论调,但并不是所有的皮肤病的过敏原都来自食物。因此,面对皮肤问题,请务必咨询专业的皮肤专科医生。如无法确定医生的专业资格,可上纲站https://www.nsr.org.my/home.html查询。”
温馨提醒:文章与广告内提及产品、服务及个案仅供参考,不能作为看诊依据,须以医生的意见为主。













评论