别硬撑!你倒了他也不好过 压力山大 失智长照者也需喘息空间
医句话:
BPSD对于失智患者是很常见,但却让照护者很苦恼。失智患者的情绪,如焦虑、忧郁、易怒等负面情绪给予照护者很大的压力。照护者也需要适当地向外求助及接受他人的帮助,多参与支援团体,说出自己的难处,并接受专业人士的辅导,这样对失智患者和照护者才能达到双赢的局面。
“国际老年精神病学协会(International Psychogeriatric Association)将BPSD定义为失智症的行为精神症状(Behavioral and Psychological Symptoms in Dementia, BPSD)。
失智症患者的BPSD有4种,分别是感知、思维、情绪和行为障碍。这些症状存在于56%至98%的失智症患者当中。临床上,达62%至84%的失智症患者中至少有一种BPSD。持续患病时间、年龄、教育水平、人口和认知障碍的严重程度也会影响BPSD的患病率。
BPSD的表现包括激动或易怒或情绪不稳定、焦虑、冷漠、妄想、忧郁、抑制力减低、情绪高昂、幻觉、食欲不振、睡眠障碍、刻板行为(如徘徊、翻找、捡拾等)。
评估BPSD先排除谵妄
每当在诊断患者有否BPSD前,需要以‘混乱评估量表’(Confusion Assessment Methods,CAM)做评估,以排除谵妄的可能性。CAM以4个标准作为谵妄诊断,分别是急性发作和波动的病程(acute onset and fluctuating course)、注意力不集中(inattention)、思维紊乱(disorganized thinking)和意识水平改变(altered level of consciousness)。
生理上,失智症患者常有疼痛表现。在社区里,超过50%的失智症患者患有疼痛,而在养老院里,这个数字更上升到60%至80%。失智症患者的疼痛可来自于肌肉骨骼疾病、胃肠道问题、尿路感染、外伤或心脏病。
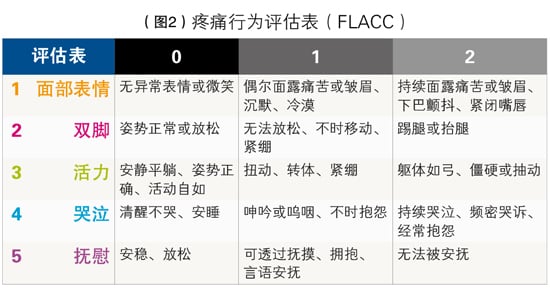
有3种评估法评估失智症患者疼痛,分别是不适指示量表(discomfort indicator scale)、疼痛行为评估表(FLACC)及晚期失智症疼痛评估量表(Pain Assessment IN Advanced Dementia,PAINAD)。
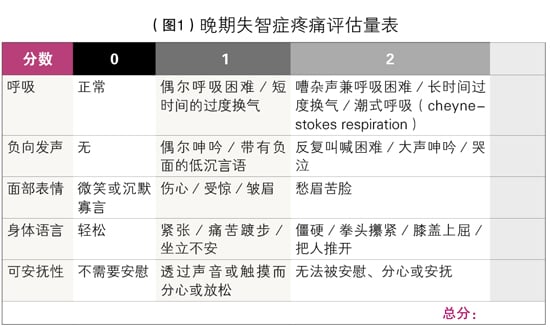
晚期失智症疼痛评估量表(图1)以5组表现作为评估,分别是呼吸、负向发声、脸部表情、身体语言及可安抚性。每一项表现的得分范围为0至2,将5组表现分数加总,总分为0至10分。另一个是疼痛行为评估表(FLACC,图2),以5组表现作为评估,分别是面部表情、双脚、活力、哭泣及抚慰。每一项表现的得分范围为0至2,将5组表现分数加总,总分为0至10分。得分越高,疼痛越严重。
掌握P.I.E.C.E.S.照护模式
照护者会用P.I.E.C.E.S.模式照顾失智患者,以预防及解决失智患者BPSD衍生出的问题与挑战,分别是身体状况造成的行为(Physical cause of behaviour )、智能(Intellectual)、 情绪(Emotional)、 照护者(Caregivers)、环境(Environment)及社交活动(Social activity)。
身体状况造成的行为是指,失智患者突然有反常的举止,甚至会大喊大叫,这时照护者需要检查失智患者是否有外伤没有及时接受治疗,所以导致患者有反常的行动。
影响大脑或致智力障碍
由于失智症对大脑的影响,患有失智症的人或出现各种智力障碍,其中包括失认症(Anosognosia)、健忘症(Amnesia)、感知改变(Altered perception)、失语(Aphasia)、冷漠(Apathy)、失认症(Agnosia)及失用症(Apraxia)。照护者也需要清楚知道患者是否患有其中的7A。
照护者也需要明白失智患者沮丧、焦虑、不安等负面情绪的理由。对失智患者而言,他们的感知已脱节,因而开始恐惧世界,也加剧了他们的焦虑状态。
照护者的情绪与知识也极为重要,只因有时照护者的压力可能会直接反映在失智患者身上,因此,照护者也需要有一定的抗压能力,并拥有评估能力评估失智患者能做什么和不能做什么。
通过互动找回自己
环境方面,居住环境是否适合失智患者,如太亮、太暗、太多人、太多噪音等,这些因素都可加剧失智患者的恐惧、焦虑和不安。大部分的失智患者不想再参与任何的社交活动,只想独自一人呆在家或看电视,因而也严重缺乏与人互动,但照护者可透过互动帮助失智患者找回自己。
了解患者ABC行为
失智患者的行为可分为3大模式,分别是需求未满足、学习、压力阈值。失智患者当时可能某处疼痛、环境太冷、饥饿等需求未满足,所以才想要去做以满足当时的需求; 行为也会从前因后果而学习到,这也可称为ABC模式:前因(Antecedent)、行为(Behaviour)和后果(Consequences)。
举个例子,失智患者总是擅自走出马路,造成意外频密发生,因此,照护者需再三地提醒失智患者擅自外出的后果,如跌倒、意外等。此外,照护者除了要把大门锁上,也需要明白失智患者外出的原因,而不是大发脾气地责怪失智患者。
失智症过程让他们的大脑功能逐渐退化,压力阈值也随之降低,导致患者对周围环境的意识更脆弱,所以,他们会有一些举止以减少不安全感。
另外,我们需获取失智患者的各种历史纪录,如患病史、家族史、用药纪录、病前人格、认知能力、身体功能状况等,所以,在诊断BPSD时,我们也需要为患者做一个完整的身体检查,如血检、性病筛检、神经扫描、体格检查等,以排除潜在的疾病或神经系统疾病,再加上各种的评估才能诊断患者有否BPSD。”

马大医药中心精神专科医生
“对于失智患者,BPSD其实很常见却让人很苦恼,失智患者的情绪,如焦虑、忧郁、易怒等负面情绪导致照护者有很大的压力,这也是为什么照护者将患者送进养老院。
BPSD有两大因素分别是病患及环境。病患因素包括未满足的需求、疼痛、急性疾病问题、并发症、失智类型、失智阶段、大脑变化、神经递质变化、基因、性格及生活纪录;环境因素包含病情知识、照护者的痛苦、过度刺激、照护人数、照护质量、照护人的知识、护理基础设施、生活事件及家庭动态。
目前常用来评估BPSD的工具为神经精神量表(Neuropsychiatric Inventory,NPI)。NPI是卡明斯(Cummings)在2006年设计出另一种评估BPSD之量表,目前也广泛被采用于 BPSD 之研究报告中,它包括了12个精神行为症状项目,分别是妄想、幻觉、躁动或攻击、忧郁或烦躁不安、焦虑、欣快或兴高采烈、冷漠、失控行为、发怒生气、无目的漫游活动、夜间行为及食欲或饮食变化。
非药物减照护负担
失智者目前在医学上的药物治疗效果有限,需要搭配非药物手法的介入,以减轻照护者负荷。非药物手法有5项准则,分别是预期(anticipate),照护者需要预测意外的发生,才能有所预防;生理心理社会理解(biopsychosocial understanding),照护者需要了解失智症患者的过去,以明白患者举止的理由;沟通(communicate),这是至关重要的部分,虽然患者可能不理解我们所说的事,但照护者仍然需要有耐性地表达;降级(de-escalate),照护者在与失智患者沟通时需降低自己音调与语气,并用简单的词语表达;教育(educate),照护者需要让失智患者的家人理解失智症,以达到双方容易沟通与体谅。
这是失智症的非药物疗法,分别有:
- 音乐疗法(music therapy)
- 放松训练(relaxation training)
- 按摩疗法(massage therapy)
- 情境模拟治疗(simulated presence therapy)
- 团体怀旧疗法(reminiscence group)
- 行为疗法(behavioural therapy)
- 芳香疗法(aromatherapy)
- 强光疗法(bright light therapy)
- 环境优化(environment optimization)
从低剂量开始用药
至于失智症可服用药物,分别有胆碱酯酶抑制剂(AChE inhibitors)、N-甲基-d-天门冬氨酸受体拮抗剂(NMDAR antagonist)、抗忧郁剂(antidepressants)及抗精神病药物(antipsychotics)。失智患者服药从低剂量开始,视症状而增加剂量。
别只关心失智者
照护者在长期照顾失智患者承受了庞大的压力,但很多时候我们只关注失智患者,却没有人关心照护者。
大部分照护者与失智患者是家属关系,因而需要同屋簷下的照护,自然没有了自己的生活空间,加上照护者将大多数时间与精神都花在患者身上,也因此疏远了自己的社交圈子。
在长期照护失智患者,照护者也可能会面对经济上困难,心理自然承受无比的压力,负面情绪也随之而来,如彷徨、疲惫、失眠、嗜睡、体重下降、易怒、失乐(anhedonia)等,而导致心理健康亮红灯,照护者甚至可能会借用抽烟、酒精或药物来麻醉自己。
因此,照护者需要意识到自己的个人能力的极限,并为自己设定实际的照护目标,同时地联系自身的社交圈子,在适当的时候要求支援及接受他人的帮助。另外,照护者要注意自己的生理及心理状况,多参与支援团体,说出自己的难处,并接受专业人士的辅导。如果照护者本身都不健康,那又如何照顾失智患者呢?”

首要大学(Perdana University)精神科主任
**温馨提醒:文章与广告内提及产品、服务及个案仅供参考,不能作为看诊依据,须以医生的意见为主。












评论