感染性心内膜炎 细菌心脏“筑巢” 严重并发心衰
医句话:
若怀疑为感染性心内膜炎,在抽取血液以进行细菌培养后,需要立即给予大量的抗生素。这类抗生素是注射型、直接进入血液的,大多数患者需要住院持续治疗至少6周,有者更长达3个月。若心脏结脓或细菌形成的赘生物太大,就需要开刀切除细菌的“窝”,并置换人工瓣膜。正因心内膜炎治疗之棘手,加强预防措施就非常重要。因此,高风险患者在接受口腔(拔牙、根管治疗等)、外科或某些侵入性检查(如照胃镜)时,记得要先告知医生本身的病史,接受预防性抗生素,减少心内膜炎发生的风险。
“心内膜是心脏最内层、复盖在心房和心室表面的一层组织,就像是家中所铺的地砖那样,非常光滑,可以分隔心脏本身与血液,而心瓣即是由心内膜的皱襞(fold)形成的。
何谓心瓣?我们先了解人体血液循环系统:心脏可分为左心和右心,左心最主要的功能是将含氧血泵至全身器官,之后这些血液需要被回收,流向右心再被泵至肺部吸收氧气、排出二氧化碳,再回到左心。
心瓣作为‘心门’就是为了确保血液能朝着固定方向流动。一类是位于心房和心室之间,可避免心室的血液回流到心房,像是左侧的二尖瓣和右侧的三尖瓣;另一类则位于心室和动脉之间,可避免血液回流至心室,包括主动脉瓣和肺动脉瓣。
两大病因惹心内膜炎
造成心内膜炎的原因大致可分为两类。第一类为感染性心内膜炎,可以是由病毒、细菌和真菌感染所致,而最为普遍的则是细菌性心内膜炎。常见受影响的心瓣依序为二尖瓣、主动脉瓣、合并二尖瓣和主动脉瓣,以及三尖瓣。至于肺动脉瓣的感染较为罕见。
这类感染性心内膜炎,也就是多时候人们说的心脏细菌感染,是多种细菌感染之中最为严重的,因为这经常意味着细菌以及进入血液里了。随着每一次心脏泵血,血液中的细菌也可以被传送至各种重要器官,包括脑部、眼部和肺部等。不仅如此,其严重性更在于治疗上十分复杂。
这些细菌十分聪明,进入心脏后会在心瓣处‘做窝’,做好了一间屋子便生孩子,生了孩子就需要做更多的屋子,接着又再生孙子,而他们往往都会聚集在一起,因此我们会发现心瓣处会出现赘生物(vegetations,图1)。
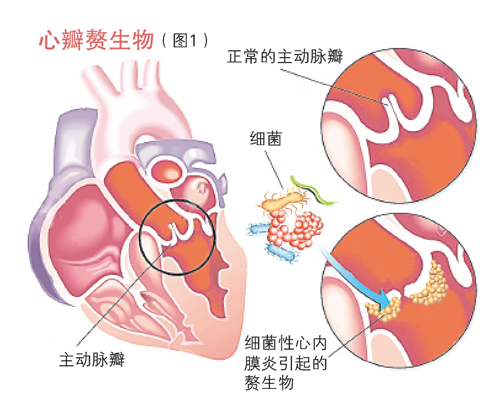
细菌在心瓣‘做窝’会怎么样呢?要知道它们可不是静静待在那里无所作为的,就像是发展城镇需要砍树,它们会掠夺该处的资源,影响心瓣发炎、受损,无法正常操作。长期下来,当心瓣因为结疤打不开,就会造成心力衰竭,而这也是心内膜炎最严重的并发症。
自体免疫疾病 抗体错攻心脏
第二类可引起心内膜炎的是因为自体免疫疾病,譬如系统性红斑狼疮(Systemic Lupus Erythematosus,SLE)和结缔组织疾病。SLE其实是一种微血管发炎疾病,常影响心血管系统,可造成血管内膜发炎现象,而血管内膜与心内膜是一样的组织。不过,与SLE有关心内膜炎,或称利-萨二氏心内膜炎(Libman–Sacks endocarditis)已较少见,因为目前大部分的SLE患者都能接受适当的治疗,病情受控。
接着要提到的是另一种自体免疫疾病即急性风湿热(acute rheumatic fever),在发达国家已少见,而大马属于发展中国家,此病不算罕见,每10万人口少于20例。急性风湿热由A群链球菌(group A streptococcus)感染引起的并发症,好发于6至15岁人群。A群链球菌常引起儿童喉咙疼痛(咽喉发炎)或皮肤层细菌感染,人体会对其感染和抗原产生A群链球菌抗体。由于人体某些组织如心脏、关节、皮肤或神经系统的抗原和链球菌的抗原类似,因此会造成混淆,再引起身体不正常免疫反应,导致器官系统发炎,称之为风湿热。
不仅如此,当急性风湿热造成永久心脏瓣膜受损,则称为风湿性心脏病。瓣膜受损会导致心脏衰竭,其结构异常也会增加感染性心内膜炎的风险。

心脏内科顾问
ECHO查血流看心瓣
在诊断心内膜炎上,彩色杜普勒的心脏超声波(Color Doppler ECHO)可以很准确地看见血流状况,有助于了解心瓣是否正常操作。另外,就像孕妇可通过3D超声波查看胎儿样子,ECHO也能呈现心脏的立体影像,让医生查看心内膜炎或细菌感染的范围(赘生物)有多大。
ECHO也可分为经胸壁(TTE)和经食道(TEE)两种,前者属于非侵入性检查;后者则需要将导引器置入口中,顺着食道往下探测,所产生的影像可不受胸壁干扰,让医生更清楚检视心脏结构,在检测心瓣有无细菌感染上的敏感度会更高。
通常我们会让患者先进行TTE,若仍看不清楚或有无法解释的情况再建议TEE。不过,有时候当赘生物太小,扫描结果可能也不明显,然而当患者一直发烧、心瓣有问题却又找不出源头时,我们仍不能排除心内膜炎。
另外,我们也需要做血液检查或血液培养(blood culture),意即将血液样本拿去实验室化验,查看是否含有细菌。正常的血液里是不可含有细菌的,若出现便意味着严重的细菌感染,可能是心内膜炎,也有可能是更严重的败血症(sepsis)。
我们亦可通过验血查看炎症标志物,譬如C反应性蛋白(CRP)、红细胞沉降率(ESR)等来辅助诊断,以获悉患者身体是否有细菌感染的成分。
高危群外科诊治须告知病史
心内膜炎的风险人人皆有,但是有一些人群存在较高的风险。第一类是曾置换人工瓣膜的患者。人工瓣膜对身体而言是外来物,罹患感染性心内膜炎的风险较高。
患有复杂先天性心脏病者,譬如先天心脏有孔等,在成年之后感染心内膜炎的风险也比一般人高3倍。曾有感染性心内膜炎病史也属于高风险群,因为治疗上非常复杂,很多时候不能确保细菌百分之百清除干净,有时细菌只是在‘睡觉’,以至于患者痊愈后的风险仍高。
另外,风湿性心脏病、静脉吸毒者(细菌直接进入血液)、免疫功能低下(长者、糖尿病患、爱滋病患)亦是心内膜炎的高风险群。
正因心内膜炎治疗之棘手,加强预防措施就非常重要。因此,这些高风险患者在接受口腔(拔牙、根管治疗等)、外科或某些侵入性检查(如照胃镜)时,记得要先告知医生本身的病史,接受预防性抗生素(antibiotic prophylaxis),减少心内膜炎发生的风险。”
心内膜炎1问:赘生物进脑 动脉瘤爆破致中风
问1:感染性心内膜炎有何症状?
答:感染性心内膜炎的诊断是具挑战性的,发烧往往是患者可能有的唯一症状。医生需要保持高度可疑心,通过高风险群组、曾进行高风险程序(拔牙、照胃镜、照肠镜、导管检查等)和详细的心脏临床检查来诊断。有些患者会有心衰、赘生物脱落至心脏以外器官的症状。
问2:心内膜炎可引起什么严重后果?
答:若抗生素没能将细菌完全清除,可能会导致心瓣或心脏受损,造成心衰。若细菌在心瓣形成的赘生物脱落,有可能会随着血液到达身体其他重要器官,导致其他部位细菌感染,或导致血管阻塞。举例而言,若赘生物到了脑部,形成感染性动脉瘤(mycotic aneurysm),像气球那样越胀越大最后爆破,就可能导致脑部出血(如出血性中风)。心内膜炎的治疗很复杂,且没人能保证通过抗生素能百分之百将细菌清楚干净,患者未来仍有复发的几率。
问3:心内膜炎需要何种治疗?
答:若怀疑是感染性心内膜炎,在抽取血液以进行细菌培养后,需要立即给予大量的抗生素,待结果出炉就改为对病源菌有效的药物,若是霉菌就要改为抗真菌药。需要注意的是,这类患者接受的并不是一般口服的抗生素,而是注射型、直接进入血液的。大多数需要住院持续治疗至少6周,有者更长达3个月。
有时,当患者心脏结脓或细菌形成的赘生物太大,基本上超过1公分就无法单凭药物解决。再加上心瓣受损,就需要开刀切除细菌的“窝”,并置换人工瓣膜。此外,我们也要揪出感染的源头进行治疗,若非如此复发的几率非常高。康复后,患者也要记得在进行任何牙科、外科或侵入性检查时,告知医生病史,以接受额外的抗生素来预防心内膜发炎。
**温馨提醒:文章与广告内提及产品、服务及个案仅供参考,不能作为看诊依据,须以医生的意见为主。













评论