机器人助攻!微创手术 肝癌切除一线治疗
医句话:
许多肝癌病例与已知的可预防风险因素有关,例如病毒感染、饮酒、肥胖等,因此透过健康的生活方式和医学监测,可以显着减少病发率,而高风险群体更需要每6个月进行体检。
“肝癌最普遍的病因是肝硬化,而肝硬化的主要原因是肝炎,其中包括B型肝炎、C型肝炎及滥用酒精。B型肝炎(HBV)、C型肝炎(HCV)或肝硬化等疾病发展为肝癌的过程是一个长期且复杂的多阶段演变,主要涉及慢性发炎、肝细胞损伤、基因突变和癌症。
B型肝病毒和C型肝病毒长期感染肝脏,导致持续性发炎和肝细胞损伤。免疫系统攻击受感染的肝细胞,导致细胞坏死和修复交替。在反复的发炎和修复过程中,DNA突变和基因损伤逐渐积累,为癌症埋下隐患。
慢性肝炎 癌变几率高
虽然肝炎也可分为急性及慢性,通常慢性有较大的几率导致肝癌,而急性肝炎是在某种因素下发生,一般病患在接受治疗后都可复原。相比之下,慢性肝炎患者若未即时接受治疗及定期检查,体内持续的发炎反应会刺激肝细胞分泌细胞激素,进一步促使肝星状细胞(Hepatic Stellate Cells,HSC)活化,导致胶原蛋白沉积并形成肝纤维化。随着纤维化程度加重,肝脏结构逐渐受损,最终可能发展为肝硬化,而这正是肝癌发生的关键步骤之一。
滥用酒精也会对肝脏造成严重伤害。若是一次性大量饮酒引发急性肝炎,只要及时接受治疗,通常不会发展为肝癌。但若长期大量饮酒,会导致肝细胞损伤、慢性发炎、脂肪变性与纤维化,进而演变为酒精性肝硬化,最终可能导致肝癌。
上腹不适体重减轻别忽视
肝癌在早期通常缺乏明显症状,许多患者确诊时已处于中晚期。早期肝癌的症状可能包括上腹部隐痛或不适、食欲不振、消化不良、体重无故减轻等,这些症状常被误认为是胃病或一般疲劳。到了晚期,随着肿瘤增大,可能导致肝脏肿大,甚至可在腹部触摸到硬而不规则的肿块,有些患者还会出现压痛。
此外,急性肝炎可能诱发黄疸,表现为皮肤与眼白发黄,这通常是由于胆管受压或肝功能衰退,导致胆红素代谢异常所致。然而,慢性肝炎多数没有明显症状,因为人体的肝脏具备一定的修复能力。只有当肝功能衰退超过70%,如无法代谢胆红素时,才会出现如黄疸等明显的临床表现。
B型肝炎虽可透过药物控制病情,但目前仍难以根治;相较之下,C型肝炎虽然治疗费用较高,却已有药物可望根治。因此,目前B型肝炎的病例数已超越C型肝炎。这类患者属于肝癌的高风险群,每6个月需定期接受检查。
此外,高风险群体还包括长期酗酒者、肝硬化患者,以及有肝癌家族病史者。对于因长期饮酒而导致肝硬化的患者,即使戒酒,也只能降低但无法完全消除罹患肝癌的风险,因此更应定期接受身体检查。
AFP高于400警讯大
常规检查通常包括血液检查,其中甲胎蛋白(Alpha-Fetoprotein,AFP)指数若高于400ng/mL,肝癌的可能性较高,此时应进一步接受影像学检查,如超音波或断层扫描,以判断肝脏是否出现纤维化或肿瘤迹象。
定期检查的目的主要有两方面,其一是监测肝炎是否仍处于活跃期,让医生能够及时调整药物或剂量。其二是因为B型与C型肝炎患者罹患肝癌的风险较高,若能早期发现,有助于选择更有效的治疗方式。
早期肝癌治疗选项较多,最简单的是经皮消融治疗,例如高频电流或微波消融技术,透过电极针将热能导入肿瘤,使其在高温下坏死。中期肝癌通常需透过肝切除手术进行根治;而晚期肝癌则只能依赖药物控制,或考虑肝脏移植。
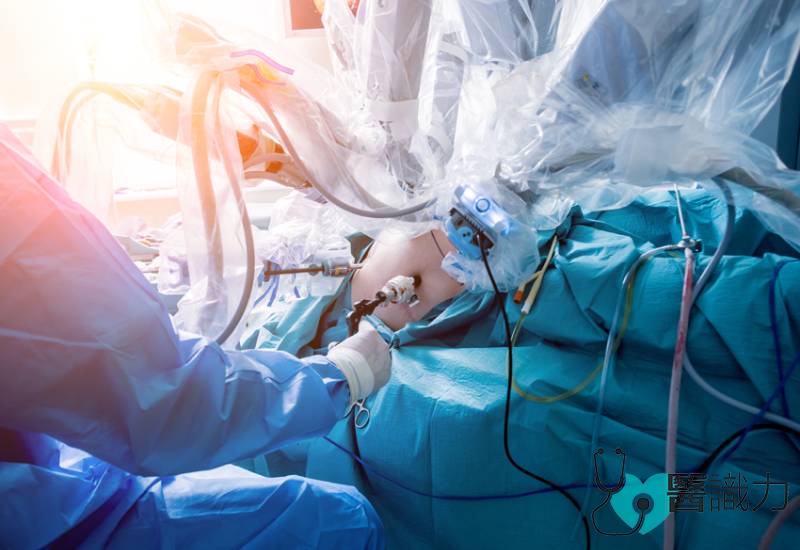
微创手术伤口小恢复快
治疗肝癌的手术方式包括传统开腹手术、微创腹腔镜手术以及机器人辅助手术,这些手术主要用于进行肝部分切除或肝脏移植。传统开腹手术适用于较大或位于复杂部位的肿瘤,其缺点是手术伤口大、出血量多、恢复时间长;微创腹腔镜手术则适用于体积较小、位置较表浅的肿瘤,具有创伤小、出血量少、恢复快及并发症风险低等优点;而机器人辅助手术则具有高精密度与灵活度,特别适用于位于肝脏深处或邻近重要血管的复杂肿瘤。
相较之下,微创手术具有明显优势,现今已被许多医生视为肝癌切除的一线治疗方式。不过,是否采用微创技术,仍须依据主治医生的经验与判断,并综合考量肿瘤的大小、数量、位置,以及患者的肝功能状况和是否合并肝硬化等因素。
在进行微创手术期间,若遇到肿瘤位置过于困难,医生也可即时转换为开腹手术,这种灵活调整的特性亦是微创手术的一大优势。所有手术方式的选择,最终目标都是以病患的安全为最优先考量。
邻近血管 机器人能“边切边补”
在采用机器人手术之前,患者必须先通过微创手术的适应性评估。若肿瘤位置邻近重要血管,医生可选择使用机器人辅助技术,以更清晰地辨识血管与肿瘤边界,进行更安全的切除。某些情况下甚至可同步切除受癌侵犯的血管并进行修补。
然而,由于机器人手术费用高昂,医生通常仍以传统微创手术为首选;若手术复杂,才会根据需要选择机器人辅助或转为开腹手术。
尽管微创手术具有创伤小、恢复快的优势,但也存在一定限制。若肿瘤体积过大或靠近重要血管,手术空间将受限,操作风险增加。此外,病患若合并其他慢性疾病(如心脏衰竭),医生亦需评估其心肺功能、麻醉风险及整体手术耐受性,才能确保手术安全。
曾动过肠胃手术者 沾黏增挑战
曾接受肠胃手术的病患,在进行微创肝手术时可能会因腹腔沾黏而增加操作难度。不过是否真会构成明显影响,需视医生经验而定。整体而言,这些挑战并不会对微创手术的治疗效果产生负面影响。
尽管微创手术已在发达国家广泛应用于肝癌治疗,但在马来西亚仍属不普及,主要受限于政府医院资源与设备,加上外科医生接受专业训练与实战机会较少。然而,近年来相关手术在国内已有逐步增加的趋势,未来有望更广泛地被应用于临床实践。

大马肝胆胰外科学会(MyHPBS)主席
主要治疗:切除 换肝 局部消融
肝癌的治疗方式取决于肿瘤的大小、数量、肝功能状态(如是否有肝硬化)、以及是否已有远端转移。若要达到根治目标,必须完全清除癌细胞,主要治疗方式包括手术切除、肝脏移植及局部消融治疗。
此外,医生亦可采用选择性体内放射治疗(Selective Internal Radiation Therapy,SIRT)或经动脉化疗栓塞术(Transarterial Chemoembolization,TACE)来控制或缩小肿瘤。这些治疗亦可作为手术前的辅助手段,将原本无法切除的肿瘤缩小至可切除的范围,降低手术风险,并提高根治可能性。
对于早期肝癌患者,局部消融与微波治疗也是常见选择;对于晚期肝癌患者,虽可透过标靶治疗或免疫疗法延长存活期,但此类疗法仅适用于无法接受手术的病患,且仍有疾病进展的风险。
BCLC分期作为评估依据
肝癌分期多采用巴塞罗那临床肝癌分期法(Barcelona Clinic Liver Cancer,BCLC),评估指标包括肿瘤范围、肝功能及患者整体状况。该系统将肝癌分为A、B、C、D 4个阶段:
A、B期:肿瘤尚未转移,肝功能良好,治愈率较高。
C、D期:病患可能出现肝功能衰退或癌细胞已发生转移,预后较差。
保留30%肝脏仍可存活
肝癌患者主要死亡原因有两个:一是肝功能衰竭,二是肿瘤转移与并发症。随着肿瘤扩大,正常肝组织遭破坏,影响解毒、制造蛋白质与代谢调节等重要功能。因此,在肝切除手术前,医生必须评估术后剩余的肝脏是否足以维持生命。一般而言,术后若保留30%以上的健康肝组织,通常可支撑基本肝功能。
但若需要切除超过70%的肝脏,则需考虑进行肝脏移植。符合移植条件的病患须具备以下标准:
1. 单一肿瘤直径小于5公分,或最多3颗肿瘤且每颗小于3公分。
2. 无血管侵犯(门静脉或肝静脉未受影响)。
3. 无远端转移
4. 肝硬化但无其他严重并发症
活体肝移植 非一等亲也可捐肝
活体肝移植的捐赠者并不一定需要是患者的一等亲家属,但马来西亚相关单位会严格审查捐赠者与受赠者的身分与背景,以确保整个捐肝过程中未涉及金钱交易或其他利益交换,避免非法器官买卖行为。通过审查后,方可获准进行手术。
高危群每半年复查
对于肝癌的高风险族群,建议每6个月进行一次健康检查,包括:
1. B型肝炎带原者
2. C型肝炎感染者
3. 性工作从业者
4. 长期酗酒者
5. 肝硬化患者
6. 脂肪肝患者
7. 有肝癌家族史者
8. 肥胖合并脂肪肝者
值得提醒的是,脂肪肝未必会演变为肝癌,但若伴随肝发炎与纤维化,则可能进一步恶化为脂肪性肝炎(steatohepatitis),大幅提升罹患肝癌的风险。
脂肪肝的成因通常与不良生活习惯、代谢异常及遗传因素相关,例如高糖高脂饮食、肥胖、缺乏运动等,加上现代人饮食深受西方文化影响,肥胖问题日益严重,使马来西亚成为亚洲肥胖率最高的国家之一,也使脂肪肝的盛行率节节攀升。
控制BMI 预防关键
1.对于肥胖者,减重是治疗脂肪肝的首要目标。
2.根据亚洲标准,建议将身体质量指数(BMI)控制在23以下。
3.减重可分阶段进行,例如3个月内减少5%的体重,达标后再设定下一阶段目标,直到BMI维持在理想范围。
虽然肥胖是脂肪肝常见风险因子,但体型纤瘦者亦可能患有脂肪肝。这类‘瘦子脂肪肝’多与内脏脂肪过多、胰岛素阻抗、不良饮食与遗传因素有关。即便BMI正常,但若腰围过大、缺乏运动、经常食用高糖高脂食物,或有代谢性疾病家族史,仍属脂肪肝高风险族群。
因此,维持规律运动、均衡饮食及定期健康检查,是预防脂肪肝恶化为肝硬化甚至肝癌的关键。
B肝C肝病毒 母胎可传播
许多肝炎患者对自身病情毫无察觉,部分原因是因母胎垂直传播,即母亲在怀孕或分娩时将病毒传给胎儿。B型肝炎与C型肝炎皆具母胎传播风险。若新生儿因此感染病毒,日后罹患肝癌的风险将显着升高,且患癌年龄可能提前。
因此,B型或C型肝炎患者的家人应定期接受筛检与追踪,以确保早期发现、及时介入,降低肝癌风险。”
温馨提醒:文章与广告内提及产品、服务及个案仅供参考,不能作为看诊依据,须以医生的意见为主。












评论